Recenti studi hanno mostrato che, in Europa, fino al 40% delle indagini di tomografia computerizzata (TC) è inappropriato e che alcune di queste indagini potrebbero essere evitate senza compromettere la qualità della diagnosi.
Questo uno dei risultati più rilevanti riportato nel documento Radiation Protection n. 205 della Commissione Europea “European co-ordinated action on improving justification of computed tomography”, con il quale si è concluso il progetto EU-JUST-CT.
Indice degli argomenti
Il progetto EU-JUST-CT
Finanziato dalla Commissione Europea e coordinato dalla Società Europea di Radiologia (ESR), il progetto EU-JUST-CT ha rappresentato una vera e propria azione europea di coordinamento, con l’obiettivo di migliorare la giustificazione delle indagini TC.
Il metodo di lavoro utilizzato è consistito nel verificare oltre 6400 prescrizioni di indagini TC effettuate in strutture sanitarie pubbliche e private in sette paesi pilota – Belgio, Danimarca, Estonia, Finlandia, Grecia, Ungheria e Slovenia – con l’intento di determinare se le TC fossero adeguatamente giustificate.
A tal fine, le autorità nazionali competenti in tema di radioprotezione dei Paesi partecipanti hanno fornito una serie di richieste di esame, anonimizzate e raccolte all’inizio del 2022, ad un gruppo di revisori istituito con il supporto della società nazionale di radiologia del Paese. Ogni richiesta è stata valutata da due revisori, utilizzando come standard di riferimento le linee guida ESR per le richieste di esami di diagnostica per immagini e integrate nello strumento di supporto alle decisioni cliniche ESR iGuide.
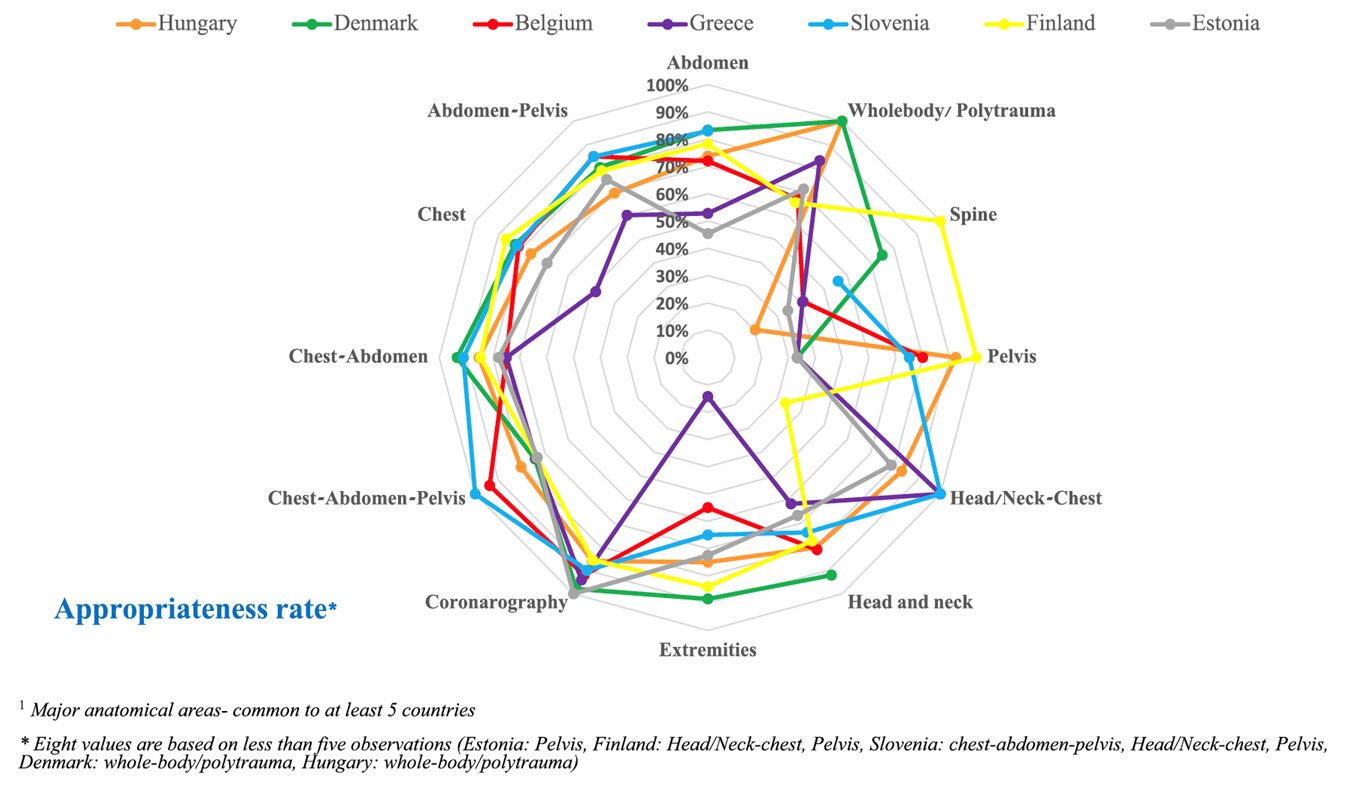
Appropriatezza nelle indagini diagnostiche in Europa: c’è disparità tra i vari Paesi
Il progetto ha evidenziato notevoli disparità tra i Paesi e la necessità di ulteriori azioni per migliorare la giustificazione degli esami TC.
I risultati ottenuti hanno mostrato che la percentuale di appropriatezza delle richieste sottoposte a verifica variavano tra il 58% e l’86% circa, mentre la percentuale di esami la cui appropriatezza non poteva essere valutata a causa di dati clinici mancanti o insufficienti variava dallo 0,3% al 27%.
Nel lavoro di Singer et al. European Radiology “Computed tomography referral guidelines adherence in Europe: insights from a seven-country audit” si mostra come la percentuale di appropriatezza media per regione anatomica sia del 76% ma con un intervallo di variabilità molto ampio, come ad esempio per la TC della colonna vertebrale (dal 20% in Ungheria fino al 100% in Finlandia) o per la TC pelvica (dal 33% in Grecia fino al 92% in Ungheria) o per la TC delle estremità (dal 14% in Grecia fino all’88% in Danimarca).
Un ulteriore elemento rilevante del progetto riguarda la stesura di un documento di orientamento per i radiologi che include consigli concreti, esempi di buone pratiche e linee guida su come attuare il processo di giustificazione delle singole procedure di imaging che utilizzano la TC per pazienti adulti e pediatrici.
Occorre una maggiore consapevolezza tra i professionisti
Il progetto EU-JUST-CT ha evidenziato la necessità di ulteriori azioni per migliorare il processo di giustificazione in TC, azioni da considerarsi altrettanto valide per le indagini diagnostiche tradizionali, che rispetto alla TC impartiscono per singolo esame una dose generalmente minore, ma che vengono eseguite molto più frequentemente.
Il progetto rappresenta un passo importante verso la sensibilizzazione sugli aspetti giuridici della radioprotezione e il miglioramento della conformità alla direttiva sulle norme fondamentali di sicurezza. Incoraggerà altri Stati membri dell’UE a svolgere audit clinici sulla giustificazione con l’obiettivo di migliorare ulteriormente la sicurezza dei pazienti e la qualità dell’assistenza.
La stessa Commissione Europea ha espresso l’intenzione di continuare a sostenere gli audit e il lavoro sulla giustificazione anche nell’ambito del piano d’azione SAMIRA (Strategic Agenda for Medical Ionising Radiation Applications of nuclear and radiation technology). È evidente, dunque, l’urgenza di promuovere una maggiore consapevolezza tra i professionisti.
L’iniziativa di HERCA: una campagna di comunicazione europea per promuovere l’appropriatezza delle indagini diagnostiche
A settembre dello scorso anno HERCA (Heads of the European Radiological Protection Competent Authorities), l’Associazione che riunisce le autorità europee competenti in tema di radioprotezione, ha lanciato la campagna di comunicazione europea “Getting the Right Image for My Patient” (“Ottieni l’immagine giusta per il paziente”) volta a promuovere l’appropriatezza delle indagini diagnostiche eseguite con radiazioni ionizzanti (raggi X e gamma).
La campagna inscena un dialogo medico-paziente attraverso sette domande chiave che il medico deve porre al paziente prima di prescrivere un esame diagnostico o nucleare. Domande e relative risposte sono riportate sotto forma di volantini elaborati da HERCA, lasciando ad ogni Paese il coordinamento della propria campagna per assicurare coerenza e rilevanza locale.
La campagna, attiva in 21 Paesi europei, si rivolge ai medici prescrittori e agli operatori sanitari, sottolineando l’importanza di richiedere esami radiologici solo quando clinicamente giustificati e appropriati. L’imaging medico è infatti uno strumento fondamentale per la diagnosi ma l’esposizione a radiazioni ionizzanti comporta dei rischi, che devono essere sempre attentamente valutati.
Per tale motivo, il Ministero della Salute ha voluto sostenere questa iniziativa, ribadendo il proprio ruolo nel garantire l’erogazione di prestazioni sicure e di qualità che impieghino radiazioni ionizzanti in ambito medico.
Il Ministero della Salute si propone dunque a supporto dei professionisti sanitari affinché possano scegliere con maggiore consapevolezza gli esami diagnostici più appropriati. La traduzione italiana dei volantini è stata curata da un gruppo di lavoro composto da rappresentanti delle società scientifiche di area radiologica SIRM, AIMN, AIFM, dall’Istituto Superiore di Sanità, dalla Federazione Nazionale degli Ordini dei Medici Chirurghi e degli Odontoiatri e da Slow Medicine Italia, grazie ai quali è stato possibile contestualizzare i contenuti proposti da HERCA nel panorama italiano e diffondere i volantini attraverso le pagine web delle associazioni scientifiche e della Federazione.
In particolare, l’Italia oltre a basarsi sulle sette domande proposte da HERCA, ha aggiunto altre sette domande relative alle procedure di diagnostica medico nucleare.
Le domande che deve farsi il Medico prima di prescrivere un esame diagnostico o nucleare
Le domande (di seguito elencate) sono pensate per supportare i prescrittori nel prendere decisioni informate, favorire la comunicazione con i pazienti e individuare il metodo diagnostico più adeguato:
- Ho già formulato una diagnosi. Qual è il valore aggiunto di un esame radiologico/medico nucleare?
- Devo prescrivere al mio paziente un ulteriore esame radiologico/medico nucleare se ne ha già effettuato uno di recente?
- Devo richiedere una radiografia o una TC o un esame medico nucleare per il mio paziente se è possibile effettuare un altro esame senza l’impiego di radiazioni ionizzanti?
- Il mio paziente è consapevole che una TC o un esame medico nucleare non è esente da rischi?
- Come posso garantire che il mio paziente sia sottoposto all’esame di diagnostica/medico nucleare per immagini più adatto?
- Perché è importante chiedere se potrebbe essere in corso una gravidanza?
- Quali aspetti devo considerare prima di richiedere un esame di diagnostica/medico nucleare per un bambino?

Come si evince dal contenuto dei volantini, i temi affrontati dalla campagna – e che dovrebbero indurre tutti gli attori coinvolti a porsi domande specifiche – riguardano:
- la ripetizione di indagini nell’arco di breve tempo;
- il ricorso ad indagini diagnostiche che non facciano uso di radiazioni ionizzanti;
- la valutazione del presunto stato di gravidanza;
- l’appropriatezza di un’indagine eseguita su bambini.
L’appropriatezza nelle indagini diagnostiche per la sostenibilità dei sistemi sanitari e il ruolo della radioprotezione
Ma perché è così importante promuovere l’appropriatezza delle indagini diagnostiche? Perché è ormai noto che i modelli di organizzazione sanitaria, ad oggi, devono poter rispondere a molteplici pressioni esterne tra le quali:
- una mancata adeguata programmazione delle professioni sanitarie;
- l’ingresso impetuoso della tecnologia non supportato da sistemi regolatori altrettanto rapidi e specifici;
- l’aumento dei bisogni e della domanda di salute dei pazienti;
- l’aumentata cronicità, multimorbidità e fragilità della popolazione.
Per questi motivi, i sistemi sanitari devono dimostrare sempre più di essere sostenibili e resilienti. Il tema della sostenibilità in ambito Salute è attuale e di non semplice realizzazione, per questo è importante investire sui pilastri della sostenibilità, che si devono riconoscere nella sostenibilità economica, nella sostenibilità sociale e, non ultima, nella sostenibilità ambientale.
Appare evidente che la Salute debba essere considerata il motore per una prevenzione che miri al conseguimento di un benessere sociale e che si debba promuovere un cambio culturale e di paradigma secondo cui la Sanità debba considerarsi non come una spesa ma come un investimento.
L’appropriatezza diagnostica, guardando al concetto più generale dell’appropriatezza delle cure, si interseca con ognuno degli aspetti sopra citati. Cure e indagini appropriate mirano a garantire un accesso equo alle cure, riducendo le diseguaglianze di salute e impattando in misura minore sulla spesa sanitaria.
Non deve inoltre essere trascurato l’impatto ambientale del settore sanitario, soprattutto in ambito radiologico, considerando che TC, PET/TC, LINAC (acceleratori lineari per radioterapia), ciclotroni (acceleratori circolari per la produzione di radiofarmaci) sono fra le apparecchiature sanitarie a più elevato consumo energetico. A tale riguardo vale la pena ricordare l’ultima pubblicazione OCSE “Decarbonising Health Systems Across OECD Countries” del 2025 sulla decarbonizzazione dei sistemi sanitari. Secondo quanto ivi riportato, la Sanità inquina: il 4,4% delle emissioni proviene infatti dal settore Salute. Ospedali e catene di fornitura sono i principali responsabili e rappresentano circa il 30% delle emissioni totali del settore sanitario.
L’appropriatezza diagnostica – che i professionisti di area radiologica identificano nel processo di giustificazione – rappresenta uno dei principi cardine della radioprotezione. Una pratica è giustificata se il beneficio apportato supera di gran lunga il rischio introdotto. Tale obiettivo può essere raggiunto solo se la pratica è anche ottimizzata, se garantisce cioè un livello di esposizione o un livello di dose assorbita da organi, tessuti o corpo intero, tanto basso quanto ragionevolmente ottenibile in base a considerazioni di natura economica e sociale.
Da un lato, quindi, possiamo agire a monte del processo intervenendo sul monitoraggio delle prescrizioni e delle indagini eseguite, anche attraverso il lancio della campagna di comunicazione di HERCA, dall’altro possiamo agire a valle del processo attraverso le disposizioni del decreto del Ministro della Salute del 3.11.2023 (Determinazione dei dati che gli esercenti provvedono a trasmettere alla regione o alla provincia autonoma di competenza per la valutazione dell’entità e la variabilità delle esposizioni a radiazioni ionizzanti a scopo medico della popolazione residente) con il quale è stata avviata, per la prima volta in Italia e anche in Europa, una raccolta dei dati reali di esposizione alle radiazioni impartite per indagini diagnostiche.
Cosa quindi deve fare da ponte tra la messa in atto del principio di giustificazione e il continuo miglioramento dei processi di ottimizzazione? La formazione e la comunicazione.
Ogni azienda sanitaria, pubblica e privata, che avrà investito in formazione in tema di radioprotezione – e non solo dei professionisti sanitari ma anche dell’alta dirigenza delle strutture – e che avrà investito in comunicazione, avrà fatto grandi passi avanti in tema di consumismo sanitario e sostenibilità del SSN.
Cosa ci insegna la radioprotezione
La radioprotezione, per quanto visto, dovrebbe essere sempre considerata una disciplina trainante nel settore sanitario, perché è funzionale e strategica per mettere in atto azioni mirate e concrete di prevenzione e tutela della salute di pazienti e lavoratori anche in un’ottica di salute unica (si pensi, ad esempio, alla gestione dei rifiuti radioattivi ospedalieri e all’impatto sull’ambiente).
La radioprotezione nasce e si sviluppa in un’alternanza di vittorie e sconfitte nella nostra storia più recente. Le conoscenze scientifiche che oggi ci permettono di impiegare raggi X in programmi di screening, rispondendo a nostri bisogni di salute, affondando le radici in una delle più grandi tragedie della storia, lo sgancio delle bombe di Hiroshima e Nagasaki. Gli studi epidemiologici sui sopravvissuti giapponesi ci hanno tramandato una conoscenza così puntuale dei meccanismi di interazione radiazione-materia di cui non avremmo potuto disporre altrimenti. La disciplina della radioprotezione ci insegna l’arte del connubio tra Scienza e Medicina, ponendo il rigore del metodo scientifico al servizio della Salute.







